|
5/24/2023 0 Comments Todo sobre la dismetria
Una buena postura es más que pararse derecho para verse mejor. Es una parte importante de su salud a largo plazo. El mantener su cuerpo en la posición correcta, ya sea que esté en movimiento o quieto, puede ayudarle a evitar dolores, lesiones y otros problemas de salud Etimología y sinónimos: La palabra "dismetría" está formada con raíces griegas y significa "trastorno al realizar movimientos musculares causados por una apreciación inadecuada de la distancia". Sus componentes léxicos son: el prefijo dis- (mal, difícil), metron (medida), más el sufijo -ia (cualidad) Definicion: La dismetría es una enfermedad en la cual la longitud entre los segmentos óseos de los miembros inferiores es diferente: es un trastorno común, que sufre 1 de cada 3 personas. es la discrepancia en la longitud de las extremidades. La dismetría de las extremidades constituye un motivo de consulta frecuente en ortopedia infantil. SINTOMAS Y DIAGNOSTICO: las discrepancias de las extremidades inferiores se traduce en una alteración de la marcha, además de la repercusión estética. En estos pacientes, se produce una marcha irregular e inestable, mediante la inclinación de la pelvis hacia el lado de la extremidad corta, y desviación de la columna en sentido opuesto. Por otra parte, generalmente se acepta que las dismetrías mayores a 2,5 cm. en la edad adulta pueden producir lumbalgia y actitud escoliótica. Los síntomas más habituales son: • Alteración de la marcha y perdida constante de equilibrio . • Molestias al caminar y dolores muy fuertes en los pies, tobillos y rodillas. • Postura escoliótica (desviada hacia un lado). La dismetría es fácil de detectar, las pruebas diagnósticas más utilizadas son: métodos ecográficos: Se recomienda realizar la exploración general con el paciente en ropa interior, con el fin de valorar aspectos cutáneos, la longitud de los miembros superiores, entre otros. En edades tempranas (especialmente el primer año de vida), es de vital importancia el examen de la cadera, para la valoración de fenómenos displásicos. Pruebas osteopáticas: Son pruebas de movilidad de las diferentes partes anatómicas, que se usan para detectar estructuras con la movilidad reducida y determinar la técnica adecuada para esa disfunción concreta. ETIOLOGÍA: CAUSAS Y FACTORES DE RIESGO: Las siguientes causas pueden provocar el acortamiento real de las extremidades inferiores: • Deficiencias congénitas del crecimiento: Aproximadamente entre el 3 y el 4 % de los bebés que nacen en los Estados Unidos tienen malformaciones congénitas que afectarán su apariencia, su desarrollo o su funcionamiento, entre estos la dismetría. • Infecciones óseas o articulares: Las infecciones pueden llegar a un hueso al viajar a través del torrente sanguíneo o al extenderse desde el tejido cercano. Las infecciones también pueden comenzar en el propio hueso si una lesión expone el hueso a gérmenes, esto puede causar la diferencia de extremidades. • Prótesis de cadera: Las prótesis de cadera están diseñadas para imitar la acción de la rótula de la articulación de la cadera. Durante la cirugía para reemplazo de la cadera, el cirujano quita las partes enfermas o dañadas de la articulación de la cadera e introduce la articulación artificial, esto puede provocar falencias en ambas extremidades. • Fracturas o disfunciones del cartílago de crecimiento: La fractura del cartílago de crecimiento afecta las capas de tejido próximas a los extremos de los huesos del niño. Los cartílagos de crecimiento son las secciones más suaves y débiles del esqueleto. A veces, son incluso más débiles que los ligamentos y los tendones circundantes. TRATAMIENTO Y TERAPIAS: Una vez detectada la posible causa principal fuente de la dismetría, será fácil identificar el tratamiento para combatir o revertir su evolución. Generalmente el tipo de tratamiento suele escogerse en función de la magnitud de la discrepancia. • Las dismetrías inferiores a 1 cm. suelen ser bien toleradas y sólo requieren controles periódicos en etapas de crecimiento. • Las diferencias entre 1-3 cm. Son tratadas con plantillas o taloneras especiales que aumentan la estatura y pueden darle un apoyo total a la extremidad afectada y disminuir los dolores. • Las dismetrías superiores a 3 cm. suelen ser tratadas con métodos quirúrgicos: Los pacientes con pronóstico de dismetría entre 3 y 7 cm. pueden ser tratados con epifisiodesis, o bien con técnicas de alargamiento, mientras que los pronosticados con dismetría superior a 7 cm. suelen ser tratados mediante alargamiento, en uno o más tiempos quirúrgicos. Conclusiones: Algunas dismetrías pueden ser de nacimiento y con el paso del tiempo estas se pueden ir adaptando y no provocar ningún problema, en otros casos cuando sucede algún accidente o fractura y se produce una dismetría repentina, esta si causa dolor mucho más rápido y por ende hay que buscar reconocer la situación y el nivel de esta para brindarle la solución adecuada.
Las marcas Beybies, Pura+ y NrgyBlast pertenecen a Avimex de Colombia SAS. Todos los productos tienen certificaciones de calidad y registros sanitarios vigentes y están manufacturados bajo los más estrictos estándares internacionales. Para poder adquirir nuestros productos puedes acceder a nuestro Shop-On Line. Todas las compras están respaldadas por garantía satisfecho o rembolsado 100%. via Blogger Todo sobre la dismetria
0 Comments
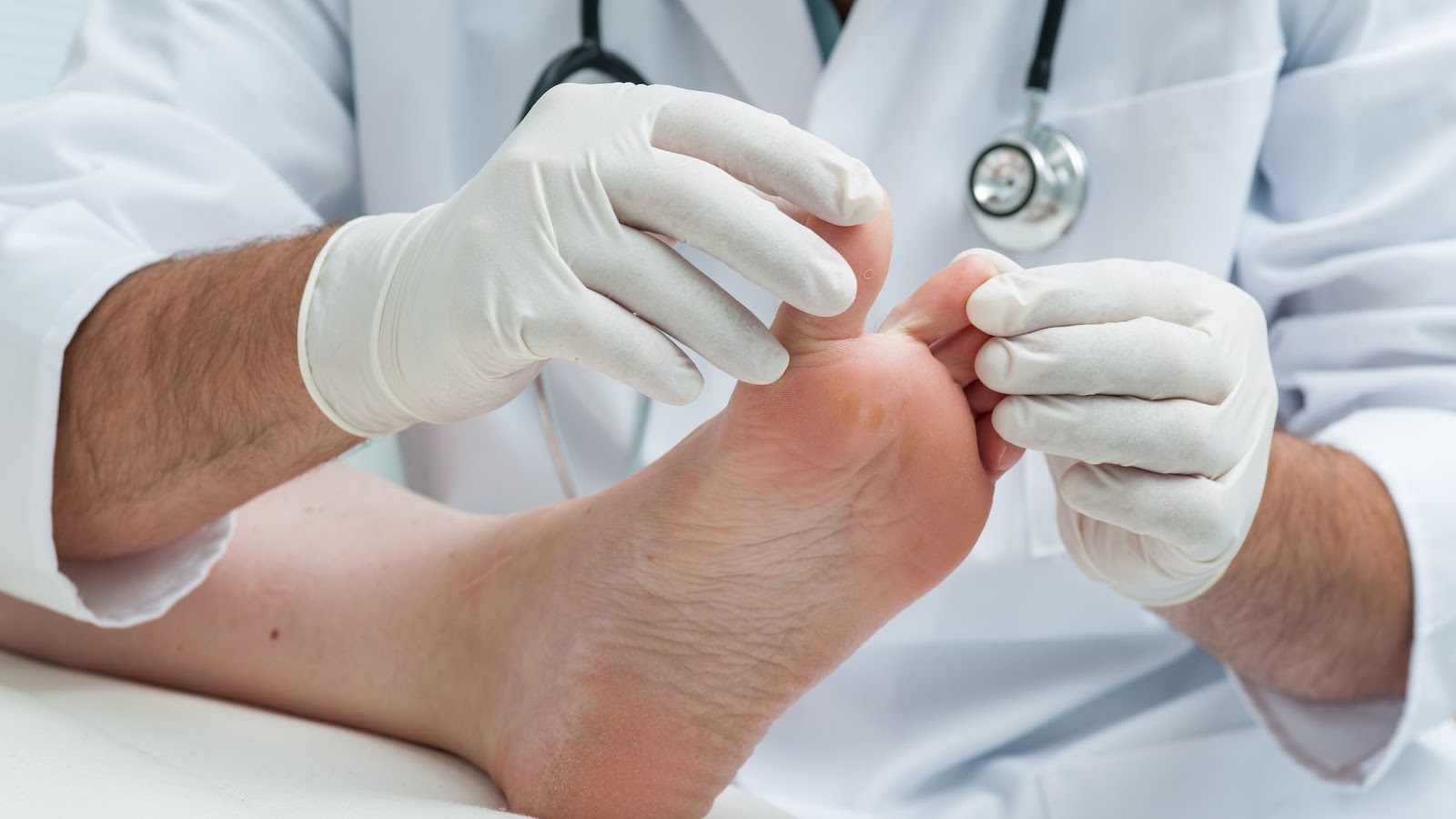
5/4/2023 0 Comments Todo sobre el pie de atletaLos pies son una de las partes más importantes de nuestro cuerpo. Nos mantienen erguidos, nos permiten caminar y nos proporcionan equilibrio. Por esto vamos a conocer a fondo una patología bastante común de la que debemos cuidarnos. El pie de atleta….Vamos a profundizar sobre sus causas, síntomas y posibles soluciones en forma de tratamientos. Etimología y sinónimos: La palabra pie procede del latín pes, pedis La palabra atleta procede del latín athlēta, la cual a su vez procede del griego ἀθλητής que significa deportista. Lo cual nos da a entender que esta patología se llama así porque a menudo el hongo que la causa se pueden encontrar donde suelen estar los atletas. Este hongo Crece en las superficies cálidas y húmedas que hay alrededor de las piscinas, en las duchas públicas y los vestuarios. se llama Trichophyton rubrum . Algunos sinónimos del pie de atleta pueden ser, tinea cruris y tiña y pedis Tiña podal. Este hongo se descubrió por primera vez por Malmsten en 1845. El crecimiento de las colonias de Trichophyton es de lento a moderadamente rápido. La coloración de frente puede ser blanco, beige amarillento claro o violeta rojizo. Así mismo este hongo es la causa más común de infecciones en las uñas. Definición: Es una infección fúngica en la piel que, por lo general, comienza entre los dedos de los pies. Suele ocurrir en personas a las que les transpiran mucho los pies o tienen contacto directo con superficies que tienen este hongo, es bastante contagioso y, la infección se puede extender y causar una gran incomodidad, picazón e incluso dolor. Síntomas y diagnóstico: El pie de atleta puede afectar a uno o a ambos pies. Los signos y síntomas comunes son los siguientes: • Piel escamosa, agrietada o con ampollas que se descama entre los dedos de los pies • Picazón, en especial justo después de quitarse los zapatos y los calcetines • Piel inflamada que puede parecer rojiza Pruebas diagnósticas: Muchas veces, el diagnóstico es incorrecto, pues a veces, se trata en realidad de otra dolencia que no es causada por pie de atleta, seguida de un tratamiento incorrecto, que incluso puede agravar el problema. Por ello, es importante acudir a un médico. El diagnóstico correcto debe ser precedido por una historia clínica completa. Tomar muestras raspando la zona afectada, para realizar un examen directo en busca de hifas características del hongo. Examinar en laboratorios especializados para identificar la gravedad de este. Etiología, causas y factores de riesgo: Los calcetines y zapatos húmedos, las condiciones cálidas y la humedad pueden favorecer la proliferación de estos organismos. El pie de atleta es contagioso y puede propagarse mediante el contacto con una persona infectada o con superficies contaminadas, como toallas, pisos y calzado. También puedes propagarlo del pie a otras partes del cuerpo, especialmente si te rascas o te tocas las partes infectadas del pie. Corres un mayor riesgo de tener pie de atleta si ocurre lo siguiente: • Usas calzado cerrado con frecuencia y sudas demasiado • Compartes alfombras, tapetes, ropa de cama o zapatos con alguien que tiene una infección fúngica • Caminas descalzo en áreas públicas donde la infección puede propagarse, como vestidores, saunas, piscinas, baños y duchas comunes Tratamiento y terapias: Se deben mantener los pies limpios y secos, secarlos con una toalla aparte. Los tratamientos antimicóticos están disponibles en la mayoría de las farmacias, incluyendo aerosoles, polvos o lociones para aplicar en los pies, también se pueden usar por via oral, ya que por vía tópica la desaparición completa del dermatofito es difícil, un 65 % de los pacientes vuelven a experimentar la enfermedad en un plazo de dos años. Otro factor determinante a considerar en el tratamiento es cómo reacciona el sistema inmunitario. Aquellos que desarrollan hipersensibilidad retardada al dermatofito terminan curándose por sí solos. Conclusiones: Primero que nada, es importante conocer desde el origen, hasta como prevenirlo, para que tengamos el respectivo cuidado en espacios abiertos o al compartir nuestras pertenencias. Te vamos a dejar algunos consejos que te pueden ayudar para evitar el pie de atleta o a no contagiar a otras personas: • Lávate los pies a diario. Usa agua tibia y jabonosa y enjuaga y seca bien los pies, especialmente entre los dedos. Aplica un polvo medicinal para pies. • Cámbiate los calcetines regularmente. Cámbiate los calcetines al menos una vez al día y más a menudo si te sudan mucho los pies. Los calcetines que absorben la humedad, como los de algodón, ayudan a mantener los pies más secos que los de nailon. • Alterna los pares de zapatos. Usa un calzado diferente cada día. De este modo, el calzado tendrá tiempo para secarse después de cada uso. • Protégete los pies en lugares públicos. Usa sandalias o zapatos impermeables alrededor de las piscinas públicas, las duchas y los vestuarios. En nuestras manos esta el poder de cambiar nuestra vida de manera eficaz, empezando con cuidarnos y cuidar a los demás.
Las marcas Beybies, Pura+ y NrgyBlast pertenecen a Avimex de Colombia SAS. Todos los productos tienen certificaciones de calidad y registros sanitarios vigentes y están manufacturados bajo los más estrictos estándares internacionales. Para poder adquirir nuestros productos puedes acceder a nuestro Shop-On Line. Todas las compras están respaldadas por garantía satisfecho o rembolsado 100%. via Blogger Todo sobre el pie de atleta En esta ocasión, vamos a hablar de un hombre bastante importante en la ortopedia. Nicolas Andry de Boisregard. Doctor en Medicina, profesor adjunto y Decano de la Facultad de Medicina de París. Fue Andry quien acuñó el término “Ortopedia”, que etimológicamente viene de dos palabras griegas. Orthos que significa derecho o erguido. y Pedia que significa “educación o formación”. Pedia = educación o formación Con este concepto, hacía referencia a la capacidad de corregir o evitar las deformaciones esqueléticas en los niños. Esto lo describe en su libro “La Ortopedia, o el arte de prevenir y de corregir las deformaciones del cuerpo en los niños”, publicado en 1741. En uno de los grabados del libro, Andry utiliza la imagen de un joven árbol torcido que crece guiado por unas cuerdas atadas a un poste, que intentan corregir la deformidad. Esta imagen se ha convertido en ícono de la especialidad de Ortopedia Infantil, tema central de este video. Nicolas Andry logró relacionar por primera vez, el ejercicio y el sistema locomotor, de una manera científica. En una tesis escrita en 1723, comenta que el ejercicio moderado es el mejor método para conservar la salud. Curiosamente, Andry también se ganó el sobrenombre de “doctor gusano” por ser reconocido como el padre de la Parasitología. Para nuestra historia, tenemos que remontarnos a 1658 en Lyon - Francia , donde empezó a estudiar teología, y la abandonó para empezar medicina en la Facultad de Reims, allí estudió referente al ámbito quirúrgico. Aunque era ambicioso y muy enérgico, Andry tuvo una vida bastante turbulenta, estando constantemente en conflicto con sus compañeros. Se graduó y se volvió profesor en la escuela de Francia , y en 1724 decano de la facultad. En 1700 publicó su primer libro “La generación de gusanos en el cuerpo humano. Las diferentes clases y tipos de esta enfermedad y las formas de prevenirla y curarla”. Este trabajo le valió el título de “padre de la parasitología”, aunque su explicación de la patología del gusano era a menudo fantasiosa. Sin embargo, al final de su vida escribió la obra que le daría su actual notoriedad: que por su traducción se llama "La ortopedia o el arte de prevenir y corregir las deformidades corporales en los niños". Este libro se publicó por primera vez en París en 1741 en dos volúmenes. Fue un éxito inmediato y pronto se publicó en el extranjero: como en Bruselas, luego en Londres en inglés y, finalmente, en Berlín. el término original ortopedia , no tenía ninguna relación con la cirugía. es más, Andry fue un anti-cirujano que obtuvo la abolición de los privilegios de los cirujanos en 1724, colocándolos bajo la autoridad de la Facultad de Medicina. La palabra Ortopedia fue concebida como una actividad preventiva o remedio casero, con intención de mejorar deformidades de los niños en 1741 Es importante darse cuenta de que este tratado no está escrito para médicos ni para cirujanos. Es una especie de homenaje a la gracia y la belleza de los niños. Andry escribió así: “no se debe descuidar el cuerpo y dejar que se deforme, esto sería contra la intención del Creador; este es el principio básico de la ortopedia” y luego “este libro está dirigido exclusivamente a los padres y madres ya todas las personas que crían a los niños y que deben tratar de prevenir y corregir cualquier parte del cuerpo del niño deformada”. Si uno mira solo el principio de prevención, entonces estas palabras tienen un significado real hoy. La obra se divide en cuatro libros. El primero nos recuerda la anatomía artística superficial de todo el cuerpo, con un curioso e interesante capítulo sobre las proporciones externas. Los libros 2 y 3 tratan de una de las partes más importantes de esta especialidad, más exactamente la de la ortopedia pediátrica en su acepción moderna. El Libro 2 describe métodos útiles para prevenir y corregir las deformidades pósturales del tronco y la columna. El Libro 3 cubre las deformidades de las extremidades: Andry distingue entre las desigualdades que son congénitas o adquiridas y los pseudo acortamiento de las extremidades por dislocación, que en este caso, recomienda “una intervención rápida por parte del cirujano. Y, por último, en el cuarto libro, cubre las deformidades de la cabeza y la cara con considerable detalle. La ortopedia actual no se ocupa de este tipo de deformidades. Sin embargo, muchos otros especialistas disfrutarán de esta sección, tales como, cirujanos maxilofaciales, ortopedistas dentales y cirujanos estéticos. La palabra ortopedia desencadenó, como en su momento, cierta polémica, aunque hay que reconocer que es la palabra que hoy se utiliza en todo el mundo para referirse a la ortopedia de adultos y niños. El significado de esta palabra es interesante, ya que el sentido se ha estrechado y luego ampliado. Para empezar, vimos que esta palabra se refería a los niños, con la connotación de prevención, y Luego, un siglo después, en la década de 1840, hubo un rápido aumento en los procedimientos quirúrgicos y ahora se aceptaba que era la cirugía de huesos y articulaciones la que había pasado a primer plano. Por esto, Nicolas Andry tuvo importancia al relacionar por primera vez el ejercicio con el sistema locomotor, el término ortopedia y el emblema que hoy en día conocemos
Las marcas Beybies, Pura+ y NrgyBlast pertenecen a Avimex de Colombia SAS. Todos los productos tienen certificaciones de calidad y registros sanitarios vigentes y están manufacturados bajo los más estrictos estándares internacionales. Para poder adquirir nuestros productos puedes acceder a nuestro Shop-On Line. Todas las compras están respaldadas por garantía satisfecho o rembolsado 100%. via Blogger Biografía Nicolas Andry de Boisregard - Creador del termino ortopedia 3/22/2023 0 Comments UntitledEn esta ocasión te vamos a contar todo lo que debes saber sobre el túnel carpiano. Comencemos con saber, ¿Qué es el túnel carpiano?. El túnel carpiano es un canal que se ubica entre los huesos de la muñeca y el ligamento anular del carpo. Por ahí pasan los nervios flexores de los dedos y el nervio mediano. Como consecuencia produce una lesión. A continuación, algunos síntomas de inicios de túnel carpiano. Empezamos con dolor en el antebrazo y la muñeca, a lo que se une sensación de calambres, entumecimiento y hormigueo en los dedos. Atrofia de algunos músculos de la mano, sobre todo en la almohadilla de debajo del dedo pulgar. Torpeza al manejar objetos, llegando a caerse las cosas de las manos. Seguimos con ¿A qué se debe el túnel carpiano?. Por el canal del túnel carpiano pasan muchos tendones y nervios, y el nervio mediano, en concreto, tiene un espacio muy justo en la zona central. Si, por el motivo que sea, dicho espacio se disminuye aún más, la presión en el interior aumenta, comprimiendo el nervio mediano. Aunque las causas pueden ser múltiples, deben estudiarse posibles 3 principales enfermedades asociadas, como: Enfermedades reumáticas, como artritis reumatoide. En el caso de las madres, la temporada de Lactancia o embarazo. Trabajos que supongan realizar maniobras manuales repetitivas de la mano y la muñeca. Finalmente, ¿Qué hacer? Es difícil prevenir el síndrome del túnel carpiano. Solo se podrá evitar en aquellos casos donde esté provocado por la repetición de movimientos, intentando evitarlos, en este momento te damos 3 alternativas: Tome descansos frecuentes de las actividades para descansar, estirarse, cambiar de posición o alternar con otra actividad. Evaluar La mecánica corporal para que sea adecuada, esto es clave para prevenir el síndrome del túnel carpiano. Usar muñequeras de alta calidad, de ser necesario, para inmovilizar correctamente y proteger el área del túnel carpiano. En la marca Puramás tenemos la mejor muñequera que puedas usar... Pero vamos a ver ¿Como funciona? Primero tenemos que definir cual mano vamos a usar ya que de esto depende la ubicación de las barras. Insertamos la mano dentro del soporte de tela que sostiene la muñequera, insertamos la barra corrugada dentro del bolsillo que se ubica en la palma de la mano e insertamos la barra lisa dentro del bolsillo que se encuentra en la parte superior de la mano, apretamos y cerramos la muñequera Sus principales beneficios son. Inmoviliza la muñeca para su protección. Su postura es ideal, por eso permite una rehabilitación progresiva. Se adapta a diferentes morfologías. Su calidad es exclusiva, hecha bajo estrictos estándares de calidad satisfecho o reembolsado. Algunas de sus características. Es unisex y ambidiestro. Tiene doble barra, una superior y la otra inferior. Es duradera y muy resistente
Las marcas Beybies, Pura+ y NrgyBlast pertenecen a Avimex de Colombia SAS. Todos los productos tienen certificaciones de calidad y registros sanitarios vigentes y están manufacturados bajo los más estrictos estándares internacionales. Para poder adquirir nuestros productos puedes acceder a nuestro Shop-On Line. Todas las compras están respaldadas por garantía satisfecho o rembolsado 100%. via Blogger 3/1/2023 0 Comments Medias para la diabetesLas medias son una manera eficaz de proteger el pie diabético, por eso hoy vamos hablar de las medias tobilleras diabetes, por supuesto, de la marca Pura+ Vamos a comenzar con saber ¿Qué es la diabetes? Es una enfermedad que se presenta cuando el nivel de glucosa en la sangre, también conocido como azúcar en la sangre, es demasiado alto. La glucosa en la sangre es la principal fuente de energía y proviene de los alimentos. La insulina, una hormona que produce el páncreas, ayuda a que la glucosa de los alimentos ingrese en las células para usarse como energía. A continuación, algunos síntomas de que puedes tener diabetes: 1.Aumento de apetito de manera repentina. la sensación de estar más sediento de lo habitual y muchas ganas de orinar. 2.vas caminando y de repente se te opaca la visión, también con cualquier actividad física te fatigas con facilidad. 3.Entumecimiento en los brazos, piernas y dedos y ulceras sobre todo en los pies, las cuales no cicatrizan Seguimos con ¿A qué se debe la diabetes? 1.Sobrepeso, obesidad e inactividad física: Una persona tiene mayor probabilidad de desarrollar diabetes si no se mantiene físicamente activa y tiene sobrepeso u obesidad. 2.Resistencia a la insulina: Es cuando una afección en la que el músculo, el hígado y las células grasas no usan adecuadamente la insulina. 3.Genes y antecedentes familiares: La enfermedad tiene una tendencia hereditaria y se presenta con mayor frecuencia en las personas que sufren de sobrepeso u obesidad. Finalmente, ¿Qué hacer para controlar la diabetes? 1.Evita los vicios: Abstenerse de consumir alcohol o fumar es especialmente importante para las personas con diabetes porque tanto este hábito, como la diabetes, reducen el diámetro de los vasos sanguíneos. 2.Convierta la actividad física en un hábito: Fíjese la meta de hacer más actividad física. Intente hacer unos 30 minutos o más de ejercicio casi todos los días de la semana. La caminata a paso ligero y la natación son buenas maneras de hacer ejercicio. 3.Use productos de calidad exclusiva para tratar la diabetes: Cuando empieces a practicar deporte, usa medias especiales para los pies diabéticos, ya que esta zona tiene muchos nervios y suelen verse muy afectados. En la marca Pura+ tenemos las medias perfectas para que cuides tus pies… Sin costuras, Las costuras pueden causar fácilmente ampollas o úlceras en la piel al frotarse contra ella. Absorben la humedad, ya que, Mantener los pies secos es importante para prevenir las infecciones y hongos. Sus principales beneficios son: Permite una caminata confortable cada vez que caminas. Brinda comodidad y confort en diferentes actividades deportivas y casuales. Se adapta a diferentes morfologías de pies. Su calidad es exclusiva, hecha bajo estrictos estándares con garantía satisfecho reembolsable. Las características más importantes son: Es unisex. Brinda suavidad y confort cada vez que lo usas. Es duradero y muy resistente.
Las marcas Beybies, Pura+ y NrgyBlast pertenecen a Avimex de Colombia SAS. Todos los productos tienen certificaciones de calidad y registros sanitarios vigentes y están manufacturados bajo los más estrictos estándares internacionales. Para poder adquirir nuestros productos puedes acceder a nuestro Shop-On Line. Todas las compras están respaldadas por garantía satisfecho o rembolsado 100%. via Blogger Medias para la diabetes ¡Hoy en día ir al supermercado o una ortopedia y comprar una plantilla parece pan comido! Pero no siempre ha sido así y solo recientemente tenemos la comodidad y accesibilidad de poder consentir nuestros pies de la manera más adecuada. Aquí afrontaremos la interesante evolución de un producto tan útil como popular: las plantillas ortopédicas. Las órtesis ortopédicas o plantillas son dispositivos médicos amovibles o fijos que se usan dentro del zapato o en contacto con el pie para corregir problemas posturales en los pies y aliviar posibles dolores. Es evidente que en época prehistórica el ser humano caminaba esencialmente descalzo y solo con la aparición del zapato se genera la necesidad de agregar elementos complementarios. Por eso la historia de las plantillas es intrínsecamente relacionada con la de los zapatos. Según el Diccionario Etimológico de la Lengua Castellana la palabra zapato seria onomatopeya del ruido tsap al pisar la tierra, y de aquí el nombre zapato. Lo que es cierto es que la palabra es de origen incierta y otros la asocian al turco “zabata”, que era el cuero bovino curtido que se utilizaba para hacer calzados. No obstante varios textos mencionen murales rupestres como evidencia del uso de zapatos hace unos 15.000, estas teorías son altamente debatibles ya que las imágenes no son concluyentes ni en la época había suficiente conocimiento para crearlos. Sólo mostrarían el uso de vestimentas externas artesanales. Los únicos indicios indirectos son una pisada sobre un suelo blando registrada en la gruta de Fontanet, correspondiente al Paleolítico Superior, que se ha interpretado como generada por un pie cubierto por una especie de sandalia. Pero este indicio sigue siendo un mero y simple indicio. Los primeros intentos rudimentarios de plantillas … Las primeras sandalias documentadas fueron descubiertas en la Cueva Arnold, en Missouri (Estados Unidos) y estaban hechas de fibra vegetal de cardo hace aproximadamente 7.500 años. Por contrario el primer posible intento de crear algún elemento adicional de protección o comodidad estilo plantilla rudimentaria se documentan con el famoso descubrimiento de Vaytoz Dzor. Se hallaron en 2008, entre Armenia, Turquía e Iraq los primeros zapatos de cuero vacuno, que datan de hace 5.500 años. Estos zapatos presentaban internamente material vegetal y se desconoce si fue un intento de generar un acolchado estilo plantilla o un intento de mantener la forma del zapato. Suceso muy parecido ocurrió con el descubrimiento de la momia más antigua del mundo Otzi, en los Alpes italianos, datada de hace 3500 años, hallada con restos de zapatos en condiciones parecidas a las de la región caucásica. Posteriormente el material usado para acolchar los zapatos mejoró paulatinamente hasta llegar a ser empleada lana como corroborado hace unos 2000 años para aliviar la tensión y la fatiga del pie. Desde el período neolítico y durante toda la edad del bronce los rudimentarios elementos de acolchado tenían pura función de incrementar la comodidad y aliviar cansancio. Es siempre bueno recordar que el hombre todavía en esa etapa caminaba principalmente descalzo y el zapato era accesorio limitado a la clase noble y pudiente. En la región de Egipto, solamente el faraón y los dignatarios tenían autorización para llevar calzado. La sandalia usada era elaborada con paja trenzada o láminas de hoja de palmera y sólo era utilizada por los hombres y su uso era ceremonial, sea para resaltar la figura del faraón, o sea para celebrar la victoria sobre los enemigos, ya que en las sandalias se incorporaban los enemigos vencidos. Fue en época mesopotámicas que el uso de la sandalia se generalizó, mientras que en la antigua Grecia se empezaron a usar zapatos para sacerdotes, guerreros y nobles. Los esclavos no podían usar zapatos y por ende el zapato tenía un fuertísimo valor de diferenciación de clase social. Fue durante el periodo Griego y Romano, que se empieza a tomar conciencia de los problemas posturales y de equilibrio del sistema músculo esquelético. Tanto que se debe a Aristóteles (384-322 a. C.), científico y filósofo griego, el primer análisis científico de la marcha y el primer análisis geométrico de las acciones musculares en los huesos. Posteriormente Galeno (129-201 d.C.), médico y cirujano romano por primero explicó la diferencia entre los nervios motores y sensoriales y los músculos agonistas y antagonistas. En Roma el calzado era un evidente símbolo de la clase social: los cónsules podían vestir zapatos blancos, mientras los senadores zapatos marrones y los legionarios botines. Es durante la Edad Media que se genera el cambio más importante para la siguiente invención de las plantillas. Los zapatos empiezan a generalizarse, dejan parcialmente su simbología de clase social y empieza a nacer la función estética de estos. Nacen los zapatos con tacones, polainas puntiagudas, babuchas elevadas, chapines y los más variados modelos. Lo estético se había vuelto tan importante que la iglesia católica empezó a desaprobar los extremos de la moda y al contrario autorizaba los chopines. Su incomodidad dificultaba el caminar reduciéndose de esa manera pensamientos de pecados como lo de bailar. Y por eso y como es fácil imaginar antes de las plantillas ortopédicas nacieron los zapatos correctivos u ortopédicos … Antes de las plantillas, el intento de mejora postural se concentraba en los zapatos los cuales eran modificados de tal forma de revertir posibles patologías. Con esta misma lógica a mediado de 1700 Nicholas Andry (1658-1742), médico francés, creador de la palabra ortopedia, expresaba: “Si los pies se inclinan demasiado hacia un lado, debe darle al niño zapatos que estén más altos en ese lado lo que lo hará inclinarse hacia el lado opuesto”. Siguiendo esta tendencia Petrus Camper (1722-1789), médico y pediatra holandés, publicó en 1781 el famoso libro “Sobre la mejor forma de calzado”, libro tan popular que se reimprimió en 14 ediciones, poniendo especial interés en colocar ortesis de soporte de arco en niños con pie plano. En las décadas de los años 1920 y 1930 era tanto el auge de zapatos correctivos que se podían contar millares de modelos y marcas. Tanto fue el uso inapropiado de sus supuestos beneficios funcionales que la Comisión Federal de Comercio de Estados Unidos se vio obligada a prohibir parcialmente su comercialización, empezando de esta manera su declive.Haciendo un pequeño alto en esta maravillosa historia de las plantillas, creo sea útil hacer un pequeño resumen sintético. Desde la prehistoria el ser humano pasa de caminar descalzo a crear sandalias, intentar volverlas más cómodas con vegetales o lana, y convertir los zapatos en fenómeno de moda degenerando patologías posturales e intentando corregirlas con zapatos correctivos. Y ahora si podemos finalmente preguntarnos: ¿cuándo fue la primera vez que se fabricaron las modernas plantillas? Hay disputas sobre quien detiene el honor de haber creado o comercializado las primeras plantillas. Un dato es casi inapelable y seguro: las primeras plantillas fueron hechas de cuero. En Europa, algunos atribuyen la primera ortesis de cuero en 1845 por Lewis Durlacher (1792-1864), podólogo real británico nombrado por la Reina Victoria. Esta ortesis de cuero en los pies servía para corregir las lesiones de presión plantares y los desequilibrios en los pies. Siguiendo el uso del cuero estas plantillas de soporte fueron popularizadas por Hugh Owen Thomas (1834-1891), cirujano ortopédico británico el cual en 1874 sugirió que con “unos pocos centavos de cuero” se podía elevar y acuñar los zapatos para tratar problemas en los pies. Por contrario en Estados Unidos, otros atribuyen el primer soporte arco en 1865 al doctor Everett H. Dunbar, de la ciudad de Bridgewater, en el estado de Massachusetts. De manera parecida a lo que hacían los doctores en Europa, esta plantilla aliviaba el dolor del arco insertando piezas de cuero por debajo de la suela del zapato. Con el pasar del tiempo, estas plantillas fueron mejorando y ampliando su utilidad. Fue así como Newton M. Shaffer (1846-1928), un ortopedista de la ciudad de Nueva York diseñó una órtesis arqueada medial alta con una copa en el talón que se conoció como un ‘Placa Shaffer’. Se debe a Royal Whitman (1857-1946) el desarrollo de la primera plantilla personalizada moderna en 1905 y conocida como plantilla Whitman. Consistía en una moldura de yeso, tomada con el pie en posición supina, esto con el objetivo era elevar el arco medial para que el pie fuera menos pronante. La actual literatura desmiente parcialmente las conclusiones de Whitman, y no obstante eso su aporte a la historia de las ortesis sigue innegable. Por contrario la primera plantilla rígida genérica se debe a Percy W. Roberts (1867-1937), cirujano ortopédico estadounidense, el cual desarrolló la ortesis metálica del pie en 1912. Esta órtesis tenía una copa profunda en el talón invertido que intentaba inclinar el pie hacia una posición invertida. En la siguiente década de 1920, el podólogo alemán Otto F. Schuster (1881-1936) al emigrar a Nueva York combinó ideas del soporte Roberts con el soporte Whitman para así crear el soporte Roberts-Whitman. Este aparato presentaba un perfil más amplio proporcionando un mejor control de la pronación y permitía un arco medial más cómodo. Así como ocurre para la mayoría de los inventos o descubrimientos, hay versiones concurrentes entre el viejo continente y Estados Unidos acerca de plantillas de producción masiva. Mientras que en Europa se atribuye al alemán Konrad Birkenstock el desarrollo de una plantilla a base de corcho y látex llamada Fussbett, en USA se menciona muchas veces la fecha de 1906 como año en el cual el doctor William Scholl (de la actual homónima empresa) creara una plantilla liviana y flexible que denominara Foot-eazer. Poco queda claro si el doctor William Scholl se inspiró en el colega alemán al crear e incorporar su empresa con el hermano Frank en 1910.Queda bastante claro que las plantillas como las conocemos comercialmente hoy en día nacieron entre final de 1800 y comienzo de 1900. Mientras las primeras plantillas eran igualmente poco flexibles y ergonómicas, el verdadero cambio en innovación ocurrió en los años ‘40. Esto debido a que habrá que esperar hasta 1938 cuando James Franklin Hyde inventara las siliconas. Como consecuencia la empresa Dow Corning fue constituida en 1943, y posteriormente adquirida por la competidora DuPont, para beneficiarse de este invento que abrió las puertas a un gran número de resinas y elastómeros. Es por eso que durante la siguiente década se pueden finalmente producir las plantillas en silicona y sus múltiples accesorios como protectores de dedos, separadores, punteras, etc. Gracias a la invención de polímeros y elastómeros, los mismos zapatos comenzaron a beneficiarse y así nacen las primeras Adidas en Alemania, por manos de los hermanos Dassler, y en Estados Unidos las competitivas Nike, por mano de Phill Knight … pero esto amerita otro cuento y otra historia … En la actualidad el mercado de plantilla ya está ampliamente desarrollado y hay fuertes y estables competidores tales como Dr School, Future, Muller y Profoot en Estados Unidos, Pura+ en América Latina, Orliman en España, Maseur en Australia o Donguan en China. ¿Te ha gustado este increíble recorrido a través de la historia de las plantillas ortopédicas? via Blogger Historia de las plantillas ortopédicas 2/9/2023 0 Comments La posturaEn esta ocasión vamos a hablar de lo perjudicial que es una mala postura y como los mejores correctores arreglan esto, por supuesto, de la marca puramás Comencemos con ¿Qué es la postura?: Es la posición en la que se mantiene el cuerpo, para esto tenemos la postura corporal cuando estamos en movimiento, llamada postura dinámica, es decir, la manera en la que se sostiene el cuerpo al moverse, por ejemplo: al caminar, correr o agacharse. También existe la postura corporal sin movimiento, o sea, postura estática, esta es la manera en la que el cuerpo se posiciona al estar de pie, sentado o acostado. A continuación algunos Síntomas de que estás teniendo una mala postura. 1. Cuello rígido. Dificulta mover el cuello, se pierde el de rango de movimiento y genera tensión cervical, tambien puede irradiar el brazo. 2. Debilidad en la musculatura de los hombros, trapecio y articulaciones. 3. Dolor de cabeza muy fuerte, tipo migraña, que también puede ser generado por estrés ¿A qué se debe la mala postura?: 1. Largas jornadas laborales de pie o sentada. Hacen que encorvemos la espalda y adoptemos una postura corporal con los hombros caídos. 2. El sedentarismo. Uno de los peores enemigos que podemos conocer para el dolor de nuestras articulaciones es la falta de energía o las actividades salubres. 3. Zapatos inadecuados, apretados o incomodos. La elevación del talón por el uso de tacones cambia nuestra forma de apoyar el cuerpo al andar, alterando nuestra postura corporal de forma anti-natural ¿Qué hacer contra una mala postura?: Mejorar el estado físico, así como aprender y practicar una buena postura, puede ayudar a prevenir. Para mantener una buena postura y saludable, puedes probar lo siguiente: 1. Haz ejercicio. Las actividades aeróbicas regulares de bajo impacto, aquellas que no tensan ni sacuden la espalda, pueden aumentar la resistencia y la fuerza a la hora de tener una buena postura, así como permitir que los músculos funcionen mejor. 2. Mantén una buena posición al estar de pie. No te encorves. Conserva una posición pélvica neutra. Cuando estés de pie durante mucho tiempo, coloca un pie sobre un reposapiés bajo para descargar ligeramente la tensión de la zona lumbar. 3. Correctores de postura. Cada vez recomiendan el uso de este corrector en pacientes con fuertes dolores de espalda y mala postura, eso sí, siempre utilizado como complemento de su terapia. En la marca Puramás tenemos los mejores y más completos correctores de postura el corrector de postura Deluxe, fabricado en vinilo super resistente y apto para deporte, y el corrector de postura premium con los mejores materiales y para los consumidores más exigentes. ahora bien, es importante saber ¿Cómo funciona?: Separa la correa elástica del velcro, colóquela en los hombros por ambos lados, ajuste la correa a una posición cómoda y vuelve a colocarla hasta el final . Sus principales beneficios son: Apoya y mantiene una correcta postura diaria. Reduce los dolores de espalda. Se adapta a diferentes morfologías. Su calidad es exclusiva, hecho bajo estrictos estándares de calidad satisfecho o reembolsado. Sus Características más importantes: Es unisex. Brinda suavidad y confort cada vez que lo usas. Es duradero y muy resistente. via Blogger La postura 1/13/2023 0 Comments Todo sobre el Neuroma de Morton“No pienses que no pasa nada, simplemente porque no ves tu crecimiento… las grandes cosas crecen en silencio” (Budha, 563-483 b.C.) En el mundo griego la belleza y armonía eran sinónimo de equilibrio. En la sabia doctrina oriental del tao, el ying y el yang establecen el sentido de la vida gracias a su ecuánime concordia. De la misma manera, en campo ortopédico el pie puede ser interpretado como una maravillosa manifestación del equilibrio de nuestro ser. Una mala postura, una actividad repetida mil veces pueden poner en jaque nuestra salud y así forjar patologías degenerativas como lo es el Neuroma de Morton. El objetivo de este fascinante y detallado artículo es entender sus causas, sus síntomas y sus posibles soluciones en forma de tratamientos y terapias.
1. Etimología y sinónimos Neuroma: la palabra "neuroma" está formada por las raíces griegas νεῦρον / neuron (o sea nervio), más el sufijo - ομα / -oma (o sea masa biológica, posiblemente cancerosa). Su significado primordial seria entonces la de un tumor benigno, quiste o granuloma más o menos voluminoso que afecta un nervio. Morton: el cirujano americano Thomas G. Morton (1835-1903) quien por primero estudió esta patología del pie en 1876. Sinónimos: neuritis o neuroma interdigital, neuroma plantar.
2. Definición: El Neuroma o Neuritis de Morton es un engrosamiento degenerativo o fibrosis alrededor de la tercera y cuarta falange del pie, esencialmente causado por compresión crónica en el área metatarsal. El mismo puede ser acompañado por ardor, picazón o entumecimiento en los dedos afectados. Consiste en una afección dolorosa en la parte baja del pie o metatarso con gran énfasis en el tercero y cuarto dedo (en el 75% de los casos) o entre el segundo o tercero (17% de los casos). El dolor es intenso y agudo, similar a cuando se tiene un objeto dentro del zapato que genera molestia y a la vez dolor o calambre. A nivel técnico se considera más pertinente nombrarlo Neuritis de Morton, ya que no es un tumor, sino una enfermedad crónica en los nervios de los pies. En línea general ya es de uso coloquial el termino inapropiado de Neuroma, aún entre los especialistas y podólogos.
3. Síntomas y diagnóstico: El principal síntoma del Neuroma de Morton es la aparición de dolor en el área comprendida entre la tercera y cuarta falange de los dedos del pie. El paciente se queja de un dolor mecánico, similar a una descarga eléctrica que aumenta por la tarde o de un dolor acentuado después de mantenerse de pie durante un tiempo. El dolor puede ser más o menos intenso según el calzado utilizado, empeorando con el uso de puntas estrechas. Generalmente el dolor afecta a la parte delantera del pie correspondiente a los dedos en contacto con el neuroma. Es raro que se pueda producir durante la noche debido a que el pie está en condiciones de reposo. Los síntomas más comunes identificativos son: - Hormigueo o entumecimiento - Calambres generalizados en los dedos del pie o en la zona metatarsal, - Dolor desde suave a agudo En el 30% de los casos del neuroma de Morton no se observan anormalidades. Las pruebas diagnósticas más utilizadas son: - Detección manual con masaje: un buen podólogo o quiropráctico puede detectar esta fibrosis con el tacto sabio y experto de sus manos. - Test de Mulder: se presiona el antepié agarrándolo con una mano de manera que los metatarsianos se junten, el paciente con neuroma/neuritis expresará sobre su umbral de dolor. - Rayos x: efectuados para poder finalmente descartar enfermedades óseas, por ende, patologías de otra naturaleza. - Ecografía: Esta tecnología utiliza ondas sonoras para generar imágenes en tiempo real de las estructuras internas. Son especialmente eficientes para revelar las anomalías de los tejidos blandos. - Resonancia magnética: Por medio del uso de ondas de radio y un campo magnético fuerte, la resonancia magnética es efectiva para visualizar los tejidos blandos. 4. ETIOLOGÍA: CAUSAS Y FACTORES DE RIESGO Entender que el neuroma de Morton es causado principalmente por la concentración de tensión no natural o asimétrica en la zona metatarsal de los dedos del pie, nos ayuda a entender de manera bastante clara sus causas o posibles factores de riesgos, tales como: - Calzado inapropiado: esta condición puede presentarse o ser más propensa a presentarse por el uso de zapatos de tacón alto o apretado, y frente a esto es recomendable empezar a usar unos más bajos y ergonómicos, que no generen molestias directas ni a los dedos del pie ni a la planta de este. - Alteraciones o deformidades biomecánicas: constantes movimientos repetitivos pueden causar la crónica tensión o hasta microtraumatismos en una zona específica y así fomentar el neuroma de Morton. Por esos quien sufre de dedo martillo o garra, juanete, fascitis, espolón calcáneo, pie plano o vago / valgo debido a su motricidad asimétrica tienen mayor riesgo en desarrollar este trastorno. - Atrapamiento ligamento: El tendón subyacente pudiera haber sido atrapado por múltiples razones y así estar en la base degenerativa que da esta fibrosis. - Algunos movimientos con incorrecta simetría postural aumentan la dorsiflexión de los dedos y su sobrecarga. Esto nos indica que la tensión crónica creada por ciertos tipos de movimientos continuos tiene una causalidad directa sobre el neuroma. Los deportes que más fácilmente presentan correlación estadística con el neuroma de Morton son correr, ballet o danza clásica, esquí, montañismo - Genero: Por lo general se encuentra mayormente en mujeres que en hombres siendo entre 6 a 18 veces más frecuente en ellas que en varones. Posiblemente esta sea una causa sucesiva, muy probablemente causada por el calzado inapropiado a las cuales las mujeres son tan acostumbradas.
5. TRATAMIENTO Y TERAPIAS: Una vez detectada la posible causa principal fuente de generación del neuroma, será fácil identificar el tratamiento para paliar, combatir o revertir su evolución: - Estilo de vida: conducir una vida más saludable y aeróbicamente activa y no rutinaria puede ser de gran ayuda y debería ser el primero y más importante consejo a la hora de tratar esta patología. Dentro de tu nuevo estilo de vida seguro tendrá cabida el cambio de tu calzado, más ergonómico, suave, sin apretones. También descansar reduciendo actividades que impliquen motricidad de alto impacto - Plantillas y punteras ortopédicas: sirven para aliviar la presión del nervio interdigital mediante la elevación de los metatarsos. - Anti - inflamatorios: Los antiinflamatorios (no esteroideos) de venta libre, como el ibuprofeno y el naproxeno sódico, pueden reducir la hinchazón y calmar el dolor. - Masajes con hielo: El reposo y la crioterapia (aplicación de frio intenso) son buena opción para desinflamar el tejido y brindar un poco de alivio al pie - Fisioterapia: este tratamiento encaminado a desinflamar la zona y a dar mayor flexibilidad al pie y a la polea muscular de la pierna también ayudará a disminuir los síntomas. - Infiltraciones: pueden resultar satisfactorias en la fase aguda, aunque no se aconseja realizar más de tres en un año. Estos tratamientos suelen ser efectivos en el 70% de los casos. - Cirugías: si el tratamiento conservador no consigue resolver el problema, deberemos de plantear la opción quirúrgica, con la que se obtienen buenos resultados, pero siempre debería de ser una opción valorada sólo una vez agotadas las vías anteriores. En algunos casos, los cirujanos pueden aliviar la presión sobre el nervio al cortar las estructuras cercanas, como los ligamentos que unen algunos de los huesos en la parte de adelante del pie. Aunque la cirugía generalmente tiene éxito, el procedimiento puede resultar en un entumecimiento permanente de los dedos del pie afectados lo cual necesitará la extracción del nervio.
6. CONCLUSIONES Como toda patología física que afecte al ser humano, el neuroma de Morton es multifacética, pero de univoca interpretación si se logra entender la esencia de esta. Los latines recitaban ‘gutta cavat lapidem’ o sea, una gota de agua es capaz de abrir fisuras entre las piedras. Si lográramos vivir una vida consciente y equilibrada (aun posturalmente) pudiéramos evitar o por lo menos hacer retroceder el Neuroma de Morton. Usar zapatos incomodos benefician a nuestra estética, pero posiblemente poco aportan a nuestra salud. Competir de manera agonística y deportiva repitiendo los mismos desequilibrios no naturales, tendrá la consecuencia de fomentar la fisura en nuestra salud como la inefable gota de agua frente a la poderosa piedra. En nuestras manos está el poder de cambiar nuestra vida de manera eficaz, empezando con caminar de manera más consciente y “equilibrada”.
via Blogger Todo sobre el Neuroma de Morton
¿Qué hizo Patrick Haglund en la medicina ortopedica? Vamos a conocer un poco de el. Patrick Haglund de Estocolmo fue durante muchos años el líder reconocido entre un grupo pequeño y en lenta expansión de ortopedistas escandinavos. Su formación anterior había sido en clínicas ortopédicas alemanas y al regresar a Estocolmo comenzó casi sin ayuda a crear un centro ortopédico en un local que constaba de varias casas adaptadas para tal fin. Patrik Haglund nació el 27 de mayo de 1870 en Norrköping-suecia , hijo de un médico general. En el curso de su formación clínica posterior, los 22 años que trabajó como asistente del cirujano Lenander se volvieron de particular importancia para él, ya que Lenander, quien tenía un gran interés en la cirugía de las extremidades, tenía una visión clara de como Haglund se desempeñaba en su labor. Haglund fue el precursor del moderno hospital ortopédico que se erigió 30 años más tarde en el sitio del nuevo centro médico del Instituto Caroline, el Colegio Médico de Estocolmo. Inauguraron el hospital 30 años después y por lo tanto Haglund se vio privado de la alegría de trabajar ya que tenia 65 años de edad. Haglund había atraído a pacientes de toda Suecia a las instalaciones un tanto primitivas. Haglund era un hombre de alta cultura, muy leído y amante de la música.
Durante muchos años, la gran mayoría de los niños con dislocación congénita de la articulación de la cadera en Suecia llegaron a Haglund , y fue esta gran serie de casos la que formó la base del notable estudio de los últimos resultados del tratamiento publicado en 1941 por un ex alumno-Erik Severin. En sus primeras etapas, la práctica ortopédica escandinava se desarrolló en gran medida siguiendo las líneas alemanas. Se establecieron hospitales especiales para el tratamiento de lisiados, a menudo bajo la égida de organizaciones voluntarias. Estas instituciones no solo proporcionaron camas y clínicas para pacientes ambulatorios, sino también talleres, que se convirtieron en centros de suministro de aparatos ortopédicos y miembros artificiales para una parte considerable del interior, y se utilizaron también para la formación profesional.El síndrome de Haglund fue descrito por primera vez en 1928 por Patrick Haglund. Es una causa de atrapamiento tendino-bursal del talón, producida por una exostosis posterosuperior del calcáneo (deformidad de Haglund) acompañada de tendinitis aquílea. Aunque su patogenia es desconocida, se han descrito factores mecánicos predisponentes como el calzado ajustado, el tacón alto de las damas, arco plantar aumentado, tendón de Aquiles demasiado tenso, y las situaciones que favorecen la fricción entre el tendón y el hueso.
Esta deformidad afecta las fibras blandas del pie. El crecimiento adicional de la parte ósea en el talón cerca del tendón de Aquiles activa esta situación. Aparece cuando hay una tensión constante en la parte trasera del talón. La rigidez en el hueso del talón causa esta enfermedad. Una articulación desalineada también pueden desempeñar un papel importante. 'Patrik Haglund murió el miércoles 8 de diciembre de 1937 a la edad de 67 años. La muerte llegó inesperadamente para su familia y amigos. Un día antes Participó en los procedimientos de la sociedad como de costumbre, pero cuando llegó a casa tuvo un fuerte dolor de espalda, Estaba familiarizado con tales ataques de dolor porque a menudo sufría de lumbago. Al otro día trabajo de costumbre, pero a eso de las 8 de la noche se enfermó repentinamente con palidez intensa y dolor en la espalda. Mostró signos definitivos de un ataque cardíaco grave y murió en cuestión de minutos. Haglund fue un autor extraordinariamente diligente y productivo, deja alrededor de 300 publicaciones más grandes y más pequeñas sobre temas de los campos de la ortopedia, el cuidado de los lisiados y la gimnasia de recuperación. Las marcas Beybies, Pura+ y NrgyBlast pertenecen a Avimex de Colombia SAS. Todos los productos tienen certificaciones de calidad y registros sanitarios vigentes y están manufacturados bajo los más estrictos estándares internacionales. Para poder adquirir nuestros productos puedes acceder a nuestro Shop-On Line. Todas las compras están respaldadas por garantía satisfecho o rembolsado 100%. via Blogger Biografía de Patrick Haglund - Sindrome Haglund 11/28/2022 0 Comments Todo sobre la cinta kinesiológicaLo más probable es que hayas visto a corredores con cintas pegadas en las piernas o en las rodillas. Es algo que cada vez usan más fisioterapeutas para reducir el dolor muscular. Estas cintas se llaman cintas kinesiológicas (o vendaje neuromuscular), pero no que puedes ponértela tu mismo, eso sí, has de saber colocarla correctamente. ¿Pero qué son? ¿Cómo funcionan? ¿Para que se usa? Hemos hablado con expertos en el tema para responderte a todas esas preguntas. ¿Qué es la cinta kinesiológica? La cinta kinesiológica es una cinta que se aplica en los músculos que sufren una lesión o dolor. “Es una cinta elástica que proporciona un aporte sensorial en la zona, pero que sigue permitiendo un rango de movimiento completo” Fue desarrollada en los años setenta por Kenzo Kase, quiropráctico, en Japón; en lugar de usar una cinta médica rígida, quiso crear algo que se pareciese a la elasticidad de la piel humana. Aunque la usasen atletas profesionales, fisioterapeutas y entrenadores, no se extendió hasta las olimpiadas de verano de 2008. Ahora, la cinta kinesiológica está muy extendida en el mundo del deporte. La cinta atlética suele usarse para soportar una articulación, dice, lo que acaba restringiendo el movimiento. La cinta kinesiológica, por otro lado, se puede extender hasta un 40 % de su longitud original sin perder su elasticidad, que es lo que da apoyo sin restringir los movimientos corporales. ¿Cómo funciona la cinta kinesiológica? La cinta kinesiológica, si se aplica correctamente, no levanta la piel del tejido de debajo. Todo el mundo tiene receptores nerviosos en la piel, así como capas profundas de fascia, músculos y otros tejidos conectores, Cuando se coloca la cinta, esto provoca una compresión y descompresión de la zona, lo que permite lateral las señales de dolor que se envían al cerebro Por ejemplo: Si alguien se somete a un procedimiento quirúrgico para curar su lesión del ligamento cruzado anterior, lo más probable es que el cuádriceps se debilite. Si se pone una cinta kinesiológica en el cuádriceps con máxima tensión, junta esas fibras musculares para provocar una contracción (que es lo que refuerza el músculo). Por otra parte, si alguien tiene fascitis plantar y sufre una gran opresión en los gemelos, poner una cinta con tensión limitada puede “apagar” el músculo para que la persona no reciba señales del dolor. La cinta kinesiológica reduce la hinchazón o el dolor y que aumente la función muscular, mejora la fuerza y el rango del movimiento. ¿Para qué se usa la cinta kinesiológica? Dependiendo de cómo se aplique la cinta kinesiológica, se puede usar para una gran variedad de cosas, entre las que encontramos la inhibición muscular, para facilitar el músculo, aliviar el dolor, reducir la hinchazón, evita lesiones y problemas, la estabilidad propioceptiva (ayudar a los músculos a proporcionar estabilidad sin perder movimiento) y la descompresión del tejido Entre los corredores se dan una serie de dolores comunes que se pueden tratar con la cinta kinesiológica, te mencionamos 7 dolores: 1. Dolores en la espinilla 2. Dolores en la rodilla 3. Fascitis plantar 4. Dolor en el tendón de Aquiles 5. Hinchazón en cualquier musculo 6. Dolores en la espalda 7. Dolores en el hombro, codos y brazo via Blogger Todo sobre la cinta kinesiológica |
AuthorWrite something about yourself. No need to be fancy, just an overview. Archives
May 2023
Categories |





























 RSS Feed
RSS Feed
